为深入贯彻落实习近平总书记在新时代推动西部大开发座谈会以及视察重庆、新疆的重要讲话和重要指示精神,持续推进渝哈两地卫生健康事业交流合作进一步走深走实,重医附属儿童医院积极响应重庆市卫健委号召,选派急诊科杨林副主任医师于8月27日赴新疆哈密市中心医院开展渝哈卫生健康事业交流工作,助力当地提升儿童医疗服务能力。
在短短一个月的时间里,杨林副主任医师以精湛的技术和高度的责任心,多次参与危重患儿救治工作,用实际行动诠释医者担当。
千里协作护童心——救治哈密心律失常儿童
某日凌晨,哈密市中心医院一名12岁的维吾尔族男孩因“心悸、胸闷、乏力8小时”被紧急送入急诊科。孩子面色苍白、口唇发绀,血压低至61/35mmHg,已出现意识障碍,命悬一线。
初步诊断为 “严重心律失常、心源性休克”。重庆援疆儿科医生杨林第一时间组织抢救,与急诊科赵家禾医师、儿科阿丽娅医师迅速组成抢救团队。
根据病情,结合心电监护仪波形综合判断,提示“不稳定性室上性心动过速”--这是极其危险的心律失常,随时可能发展为室颤、心脏骤停。杨林沉着冷静,一边准备电复律,一边果断下达用药指令。药物起效后,孩子的心律逐渐平缓、血压回升,成功脱离危险。
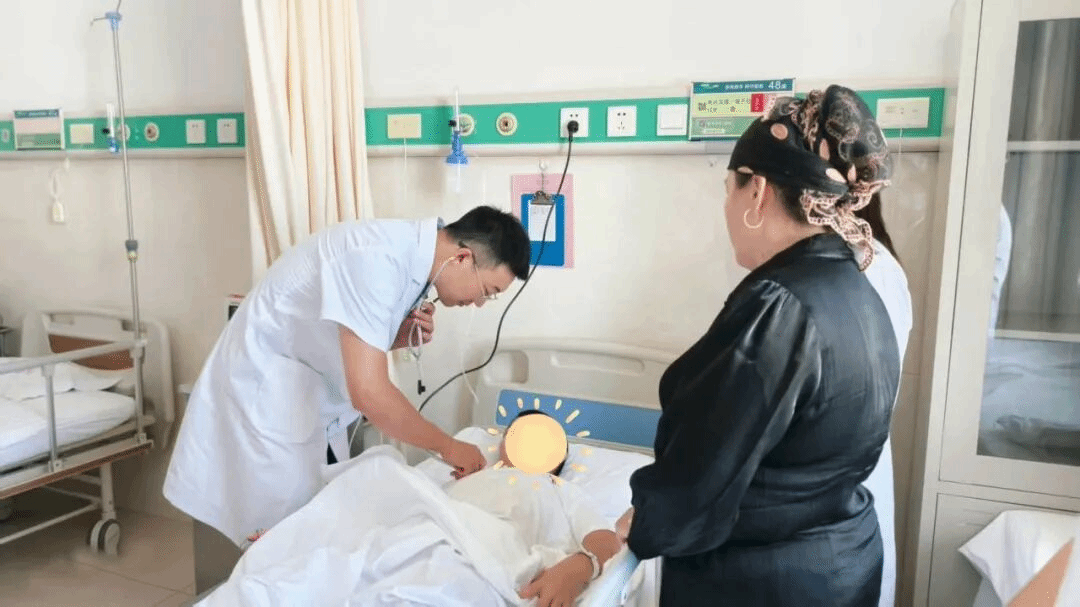
考虑到孩子曾因心律失常多次辗转求医未根治,杨林联系重医附属儿童医院心血管科刘芮汐副主任医师进行远程会诊。跨越三千多公里,渝哈专家隔屏共议,细致研判孩子的病情和发作特点,最终确定射频消融术治疗方案。
杨林以此为契机,组织哈密中心医院儿科医生开展“小儿心律失常识别与急诊处理”专题培训。在重医附属儿童医院多学科专家团队和哈密本地儿科王君主任、急诊科王海燕主任的协同努力下,制定《伴有低灌注的有脉性心动过速抢救流程》和《灌注充分的儿童心动过速处理路径》,填补哈密地区儿童心律失常急救规范的空白。
渝哈联手救早产——救治危重早产儿
某日,一位孕31周的产妇因“HELLP综合征”,被紧急送到哈密市中心医院产科行剖宫产手术,儿科祖木热提医生携新生儿抢救箱严阵以待。
胎龄31⁺⁶周、体重1570克的男婴降生。孩子出生时即发生重度窒息,全身青紫、呼吸微弱。新生儿科医护团队迅速展开早产儿窒息复苏,并迅速转入新生儿重症监护室(NICU)展开进一步救治。
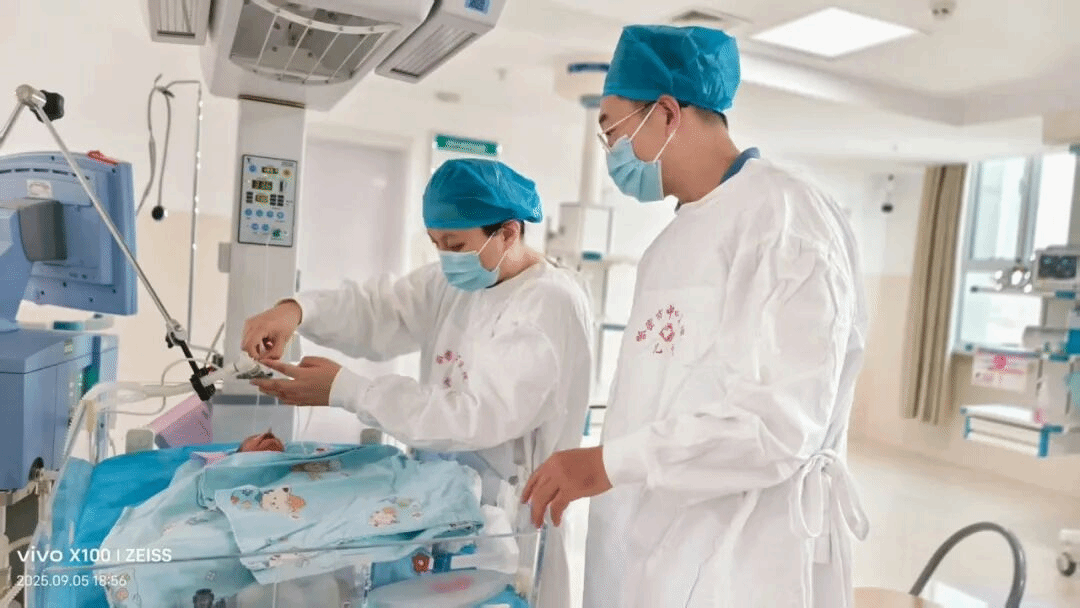
在NICU,患儿病情依然危重,杨林迅速带领团队实施气管插管、机械通气、持续保暖、PS支持等措施,稳住患儿生命体征。在团队高效默契配合下,患儿肤色逐渐转红润,呼吸与心率也趋于平稳。
然而,危险并未远离。在呼吸机辅助通气下,患儿氧合仍难以维持,相继出现新生儿呼吸窘迫综合征、早发型败血症、颅内出血等严重并发症。关键时刻,杨林紧急联系重医附属儿童医院新生儿科副主任王建辉启动远程会诊。两地专家在患儿床旁实时研判病情,共同制定周密治疗方案,将重庆最前沿的早产儿救治经验“零时差”输送至哈密。
医护团队日夜轮守,精细调节治疗参数、严格把控抗感染治疗、实施肺表面活性物质替代疗法等,两周后患儿顺利脱离呼吸机,体重稳步增长,幼弱的生命终于闯过重重险关。
精准筛查创奇迹——救治早产食道闭锁患儿
近日,哈密市中心医院一名体重仅1870克的早产儿降生。然而新生命的喜悦很快被紧张取代,孩子全身皮肤苍白、呼吸微弱,对刺激毫无反应,羊水被胎粪污染。
医护人员第一时间展开抢救:清理呼吸道、气管插管、正压通气、持续保暖……一系列复苏措施紧张有序地进行。
转入新生儿科后,患儿仍出现口吐白沫、呼吸困难等症状。杨林查房时敏锐发现:胃管无法顺利置入,且患儿呼吸道分泌物异常增多,在脱离呼吸机后呼吸困难持续加重。凭借丰富临床经验,他高度怀疑这不是普通早产儿问题,而是“先天性食道闭锁伴食管气管瘘”的病症。

时间就是生命。杨林副主任医师立即启动渝哈医疗协作机制,与重医附属儿童医院胸心外科雷洪波主治医生进行远程急会诊,商讨进一步的检查及治疗事宜。最终确诊食道闭锁伴食管气管瘘。
由于发现早、诊断快,医疗团队在最短时间内与家属充分沟通病情,并制定详细治疗方案,为挽救患儿生命赢得宝贵时间。
此次精准筛查不仅为患儿后续治疗奠定关键基础,也为哈密地区先天性消化道畸形的早期诊断与救治积累重要经验。
从凌晨到午后,从新生儿到青少年,从紧急抢救到规范建设,重医附属儿童医院援疆医生杨林与哈密医护人员同心协力,一次次创造生命奇迹,以专业与责任搭建起渝哈医疗协作的坚固桥梁,让“重庆经验”扎根哈密,为当地儿童健康保驾护航,续写渝疆情深的动人篇章。